编者按:美国医疗改革,无论是民主党追求“公平、平等”,还是特朗普走向“市场”,其实最后都变成了私人利润为主导的一个庞大产业的一部分,其高价、低效与不平等的结构性困境不仅无法消除,而且还不断加剧。特朗普的政策似乎更是南辕北辙,把本应是公共责任的医疗系统,更加转化为私人利润优先的庞大产业,这其实才是斯塔尔所说的美国医疗系统的根本问题所在。同时,私人利润驱动,似乎在其他领域同样也可以看见,庞大的资本像一个巨大的怪兽垄断、吞没了一切:不仅是医疗,还有教育、媒体、文化、小型的实体(如本文所说的小医院),甚至是政府本身……
私人利润优先:美国医疗系统的结构性问题,谁能解决?
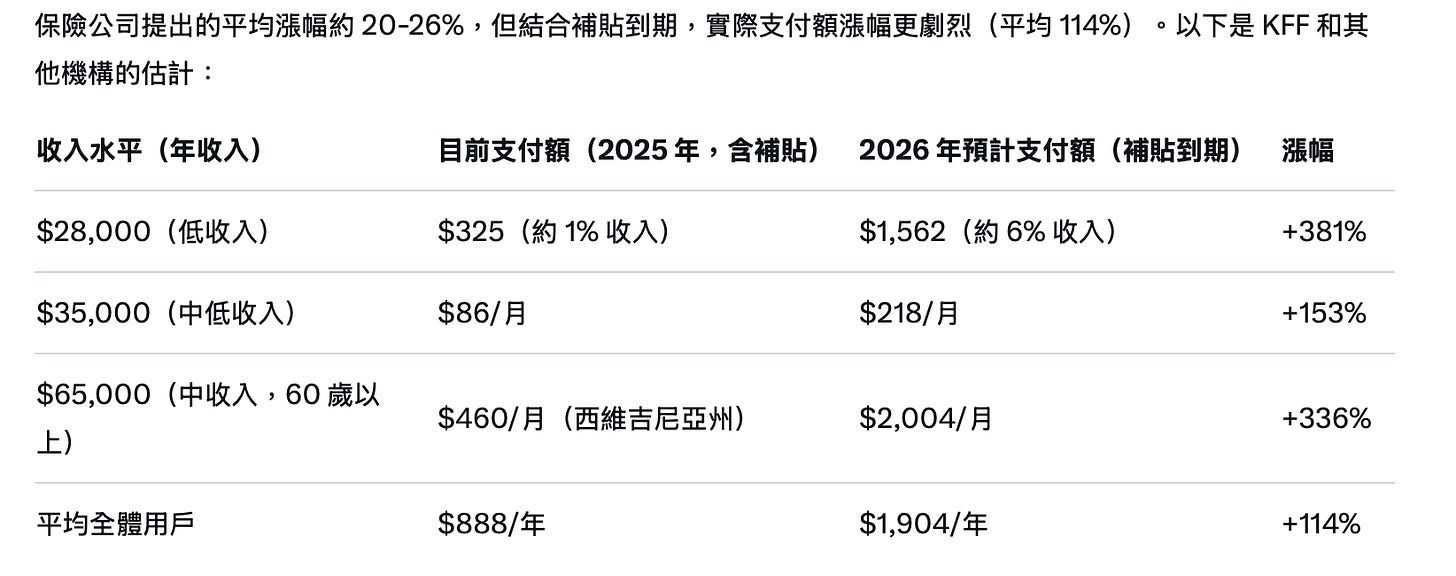
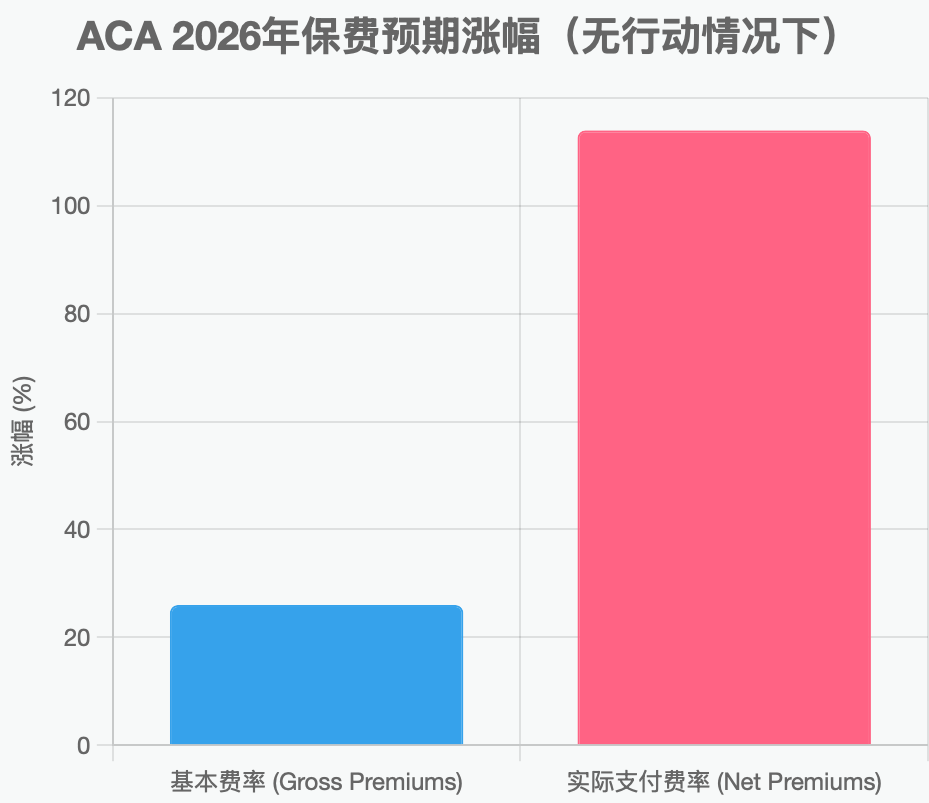
2025年11月1日起,ACA(Affordable Care Act,俗称Obamacare)注册正式开放,然而令美国人震惊的是,2026年1月1日起,每月保费大幅度上涨,这是奥巴马医保自2010年实施以来涨幅最大的一次:根据凯撒家庭基金会 (KFF) 和美国预算与政策优先中心 (CBPP) 的最新分析,拜登政府實行的增强型保费税收抵免 (enhanced premium tax credits) 在 2025 年底到期,预计将影响超过 2400 万 ACA 市场参保人(主要是中低收入群体)。这些用户目前享受补贴,平均年度净支付 (net premium) 为 888 美元;若无行动,2026 年将升至 1908 美元,涨幅 114%。具体涨幅因收入水平而异,低收入群体可能从 0 美元大幅上涨,而高收入群体(>400% 联邦贫困线,FPL)将失去补贴资格,面临全额保费。
实际上,受影响的不仅是ACA,还有针对低收入、老年人和残疾人的Medicare和Medicaid。在媒体上,对特朗普政府医保改革的批评很多,然而美国医疗体系并非如此简单。本文从历史角度简略分析医保历史,试图指出美国医疗的困境。
保罗·斯塔尔:美国医保设计本质是利润产业
美国医保系统的设计本质上是一场持续百年的“利润实验”,将医疗从一项公共责任转化为庞大产业,从而衍生出高价、低效与不平等的结构性危机。社会学家保罗·斯塔尔(Paul Starr)在其经典著作《美国医学的社会转型:主权专业的崛起与巨大产业的形成》(The Social Transformation of American Medicine: The Rise of a Sovereign Profession and the Making of a Vast Industry,1982年出版,获1984年普利策奖)中,谈到美国的医保系统设计源于19世纪医学专业化的“主权崛起”,经历20世纪的市场化和政府干预,演变成为今日私人保险与企业垄断主导的局面。
19世纪初,美国医学充斥江湖郎中与低端从业者,医生地位低于律师。AMA于1847年成立(American Medical Association,美国医学会),推动标准化教育,将医学提升为“主权专业”——独立于市场、政府与公众的自治领域。医生宣称“高于市场”,强调伦理而非利润,并赢得公众信任,塑造了早期系统:私人执业、无广告、无价格竞争。 然而,1930年代的大萧条打破了早期的平衡。在失业潮下,医院面临倒闭,蓝十字蓝盾(Blue Cross Blue Shield)等非营利保险兴起,承诺支付医院费用,换取稳定收入。医生最初抵制,视保险为“企业医学”威胁专业自主,但战后经济繁荣与税务优惠(如雇主保险免税)加速产业化。到1950s,私人保险覆盖半数人口,医院从慈善机构转为“半企业”——行政费用从战前5%飙升至20%。斯塔尔强调,这一转型非必然:欧洲选择国家保险,美国却因AMA反对“社会化医学”,偏好市场模式,奠定利润优先的基础,这就产生了“专业 vs 市场”的冲突,从而导致种种问题:医生从主权者沦为产业劳工、医疗系统碎片化,行政负担沉重,医疗费用昂贵,甚至会导致医院合并浪潮,放大垄断。
20世纪后期,美国医疗系统转型加速。1965年,政府引入Medicare/Medicaid,但私人保险仍主导90%市场。1970s的HMO Act(健康维护组织法)虽然旨在控制成本,却强化了企业介入:如UnitedHealth Group等巨头崛起,通过“预付制”压低支付,利润率达15-20%。自此,保险公司、医院和制药企业成为核心玩家,它们的决策优先股东回报,而非患者福祉。
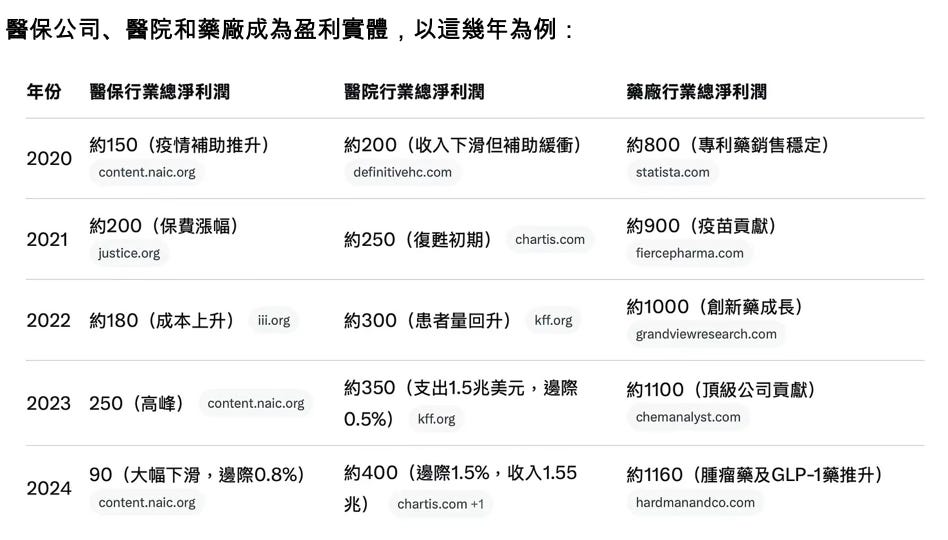
如今,美国医疗系统目前是全球唯一以利润为主要驱动的体系,这导致了多方利益相关者(如医保公司、医院和药厂)在追求获利时产生错位的激励机制,一起推高整体费用:医保公司通过高额行政费用(占总支出的18-20%)和严格理赔审核维持利润,2024年七大保险公司录得713亿美元利润,同时向CEO支付超过1.46亿美元薪酬 ;医院则依赖高定价策略,如2023年全国医院支出飙升至1.52万亿美元,同比增长10.4%,平均净患者收入从2019年的1.925亿美元增至2023年的2.425亿美元 ;药厂通过专利保护和频繁提价攫取超额收益,2024年美国药品支出从4370亿美元增至4870亿美元,增长11.4%,同期775种品牌药价格中位上涨4.5%,远超通胀率。
可以說,在利润优先的市场逻辑下,医保公司、医院和药厂成为盈利实体,甚至可以说高盈利实体。以2020年到2024年为例:药厂平均利润率达23%(远高于S&P500,平均11-12%),医保约2-3%(稳定但高于银行业ROA 1-2%),医院虽边际仅**1-2%(因非营利主导),但总额庞大且成长率超通胀(2020-2024年平均年增10%),远胜零售或制造业(平均3-5%)。
在医保公司、医院和药厂以及其他因素的合力下,美国医疗费用越来越贵,1950年医疗占GDP 4.5%,2025年,美国人均医疗支出预计达约1.49万美元,占GDP近18.5%。若是没有保险,连感冒都看不起不是一个笑话。
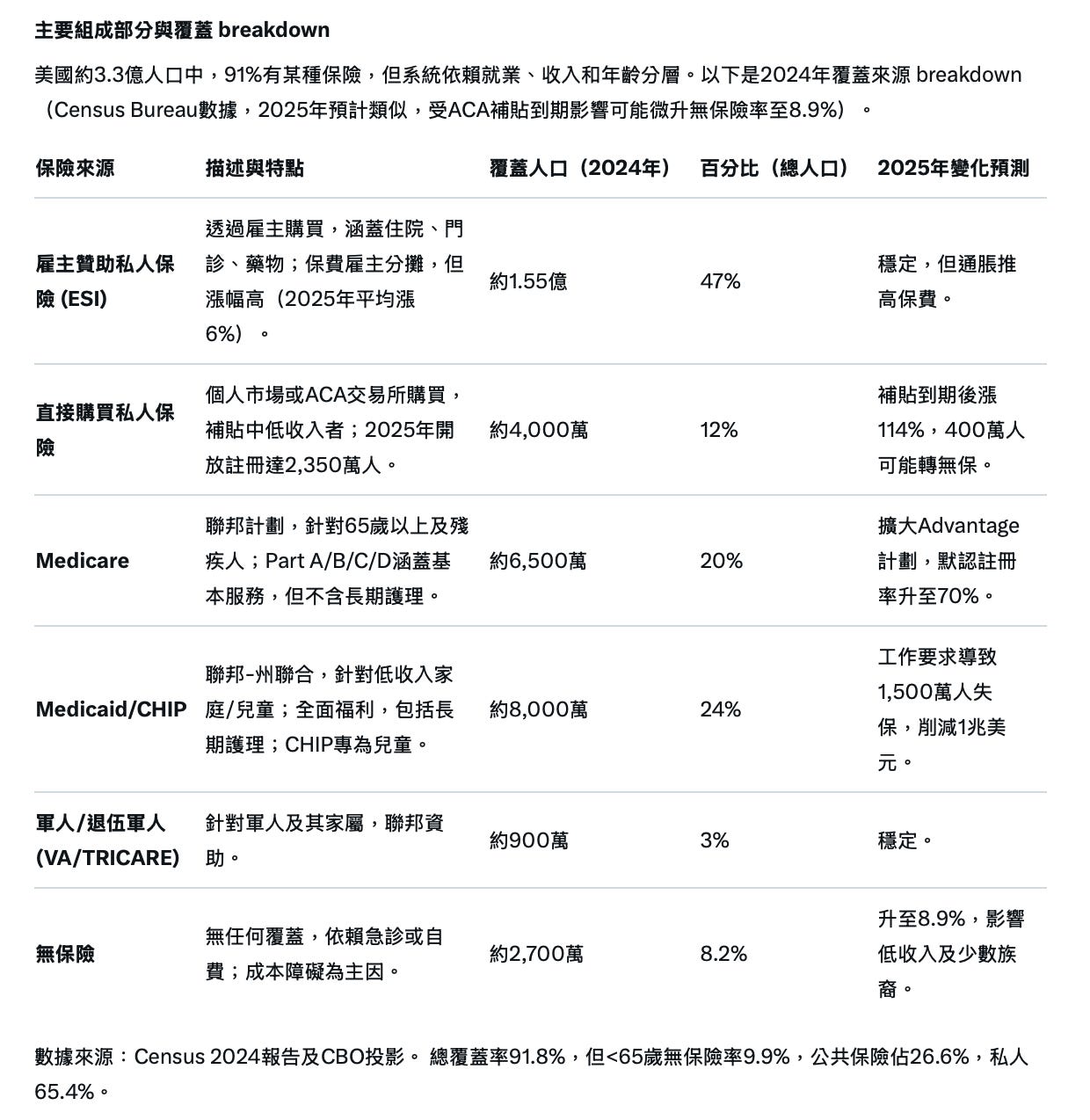
同时,美国的医疗保险系统成为全球最碎片化的之一,没有单一的普遍覆盖模式,而是由多种公共、私人和混合计划组成,大致如下:
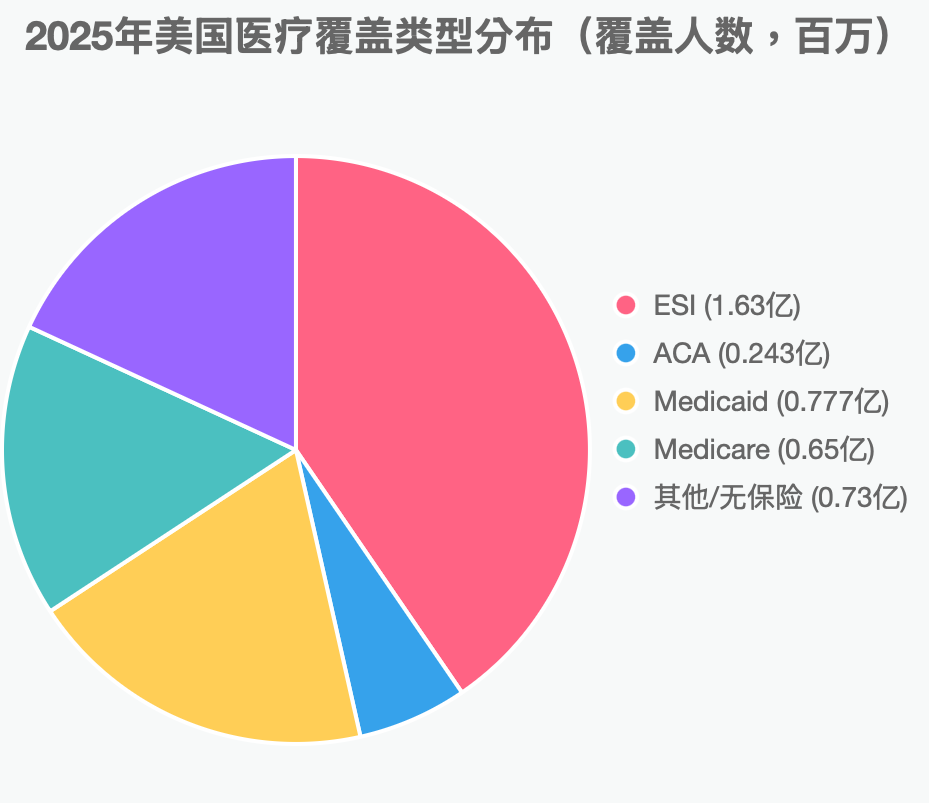
1 雇主赞助保险(ESI):覆盖约1.63亿人(占总人口的53.8%),特点是雇主主导、多样化计划但依赖就业稳定性,主要针对工作年龄成人及其家属,提供全面福利但保费分担不均;
2 平价医疗法案市场(ACA Marketplace):2025年开放注册期吸引2430万人选购计划(同比增长13%),针对无雇主保险的中低收入个体(收入100%-400%联邦贫困线),通过补贴控制成本、强调预防服务,但2026年增强型税收抵免到期将导致净保费平均上涨114%,预计覆盖人数锐减至不到2000万,无保险率将提高;
3 医疗补助(Medicaid):覆盖约7770万人(包括CHIP儿童计划),特点是州联邦联合资助、低成本或免费针对低收入家庭、孕妇、儿童和残疾人士,提供广泛长期护理;
4 医疗保险(Medicare):覆盖约6500万65岁以上老人和部分残疾人,特点是标准化但自付额较高,2025年受益于通胀调整但面临信托基金压力。
此外,还有军人保险等其他保险等等。这些是联邦政府层面的保险,有的保险还需要配合州一级的保险使用,如医疗保险(Medicare)等,门诊看病只保险百分之80,还要另行购买专门的药物保险,否则对于患者来说,依然会看不起病。还有联邦保险Medicaid也并没有扩展到每一个州。
奥巴马医保(ACA)和拜登医改:扩大了覆盖率却未控制市场
在奥巴马实行医保改革之前,约84%的美国人有保险,主要依赖雇主提供(~58%非老年通过雇主) ,Medicare(13%)与Medicaid(14%)覆盖率有限,约4630万人无保险 。私人保险常因预存疾病拒保(非集团市场拒保率~25%)、终止保障或设上限,导致医疗破产率约62% 。2008年人均医疗支出$8,046全球最高 ,许多人因成本延迟就医或负债累累(53%报告减少医疗)。保费年涨9-10%以上 ,约82%民众不满系统,呼吁改革。
2010年,借鉴2006年麻省医保(Romneycare)模式,奥巴马医保改革,即《平价医疗法案》(Affordable Care Act,ACA,俗称Obamacare)正式实施,旨在解决美国医保系统的核心结构性问题:私人利润优先于公共健康,导致高价、低效与不平等。ACA的三大支柱——扩大覆盖、保护消费者与降低成本——本意是通过市场机制与政府补助修补碎片化系统,然而,并未触及其问题根源:私人保险主导、药价无管制与医院垄断,同时财政赤字不断攀升。
1 对美国民众的影响:覆盖面增加、保费降低
ACA最显著贡献是扩大的保险覆盖范围。ACA的政府补助主要通过“保费税收抵免”(Premium Tax Credits, PTC)和“自付额减免”(Cost-Sharing Reductions, CSR)提供,2014年正式实施。2021年,拜登政府实施“增强保费税收抵免”(Enhanced Premium Tax Credits),并由2022年《通胀削减法案》(IRA)延长至2025年底。这是ACA临时扩大版本,补助额度更高、覆盖范围更广,针对收入在联邦贫困线(FPL)100%-400%之间的家庭(2025年单人约14,580-58,320美元),使许多人保费近零或极低。KFF报告显示,ACA后,低收入家庭医疗债务减半。2025年数据,ACA市场计划覆盖率达2430万,平均保费补助使月费仅74美元(无补助则888美元/年)。 很显然,ACA明显扩大了医疗保险的覆盖率,尤其是中低收入人群,这也让ACA部分重塑了公共健康角色。
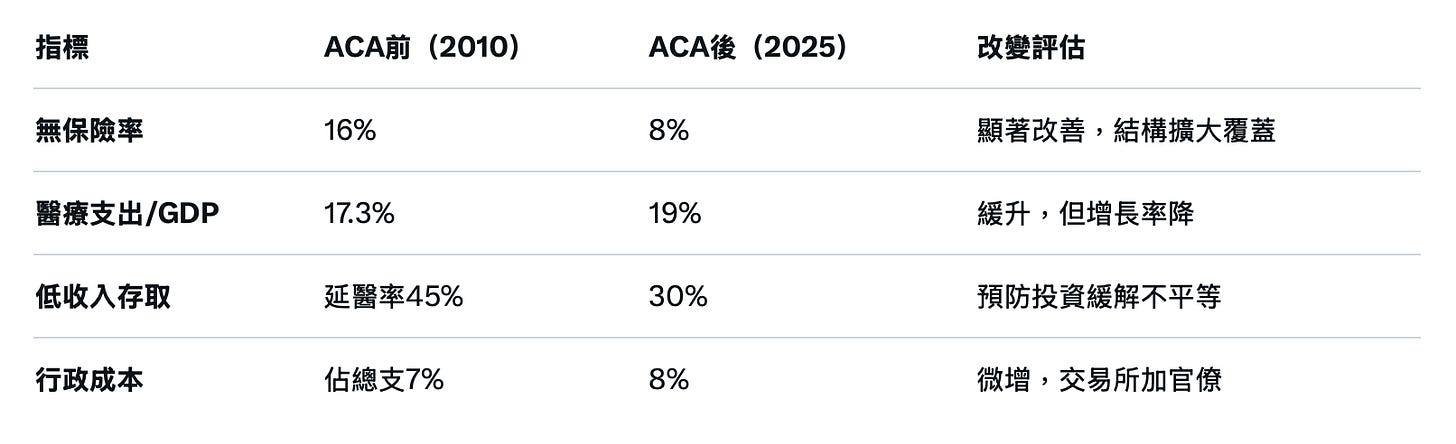
但同时,ACA也加劇了高價轉嫁,加速成本爆炸。基于最新CMS国家健康支出(NHE)投影(2024-20 33年数据,发布于2025年6月),2025年,ACA已15年,覆盖逾2,430萬人,雖然無保險率從16%降至8.2%,但人均醫療支出達1.69萬美元,相比2009年漲了110%,佔GDP 18.5%,全球最高,因此,特朗普認為這是因為ACA扭曲了市場。
2026年,若国会未延长ACA补贴,美国医疗保险整体覆盖率可能降至91% ,ESI稳定但医疗成本上涨或间接导致34万就业损失 ,Medicaid可能吸收有限部分流失人群(10-20%),而Medicare预计受益者增至67.5百万,但面临2026年1.05万亿(2026-2035累计2.8万亿)支出压力 ,整体无保险人数或升至~30-31百万。
2 并未改变医保系统的结构性问题
虽然奥巴马医保全国推行,扩大了覆盖率,使无保险率从16%降至8.2%,但ACA并未改变医保核心设计,依然强化私人保险主导,未控制供给方。如2025年,联邦补助总支出约1070亿美元,这些补助经保险交易所发放,目的是使保险可负担。其中,90%计划由私人保险提供,进一步强化了利润导向。保险巨头如UnitedHealth Group利润从2010年的约48亿美元飙升至2025年的约151亿美元,其中**约75%来自政府补助,却用“先期授权”拒约20%**索赔,延误治疗。正如斯塔尔在《美国医学的社会转型》所说,此类改革将产业化加剧。
同时,ACA隐含医院合并条款,减少竞争。ACA实施之后,本来是非盈利的医院,许多被吞并、合并。以医疗条件最好、医院最多的城市之一波士顿为例,受医疗成本高、市场竞争及疫情压力驱动等因素的影响,2019年,Beth Israel Deaconess Medical Center与Lahey Health合并,组建Beth Israel Lahey Health系统,成为马萨诸塞州第二大医疗集团,涵盖10家医院与逾4000名医师,经FTC审核附带价格上涨限制。
曾在世界排名前三徘徊、哈佛医学院的教学医院麻省总医院(MGH)则于1996年与Brigham and Women’s Hospital(BWH)合并,成立Partners HealthCare系统,2019年改名Mass General Brigham(MGB),涵盖12家医院与逾7万员工;2024年3月进一步整合MGH与BWH的临床、研究及学术部门,预计2025-2026年分阶段完成心脏、癌症等领域,从松散联盟转向紧密整合。
2024年,私人股权主导的Steward Health Care破产,引发重组:其8家马州医院中,6家售出,包括St. Elizabeth’s与Good Samaritan售予Boston Medical Center(BMC)1.4亿美元;另两家售予Lifespan与Lawrence General,Carney与Nashoba Valley则关闭。
这些破产、重组、合并的首要原因是财务压力与规模经济。Steward累计90亿美元债务,高租赁与运营亏损放大私人股权风险;MGB合并则应对成本上升、人才竞争,共享资源、降低行政重复,提升议价力与创新如AI研究。这也使得波士顿的医院更加集中,商业保险价格上涨10-20%;合并后的医疗不良事件增加、患者体验恶化;MGB内部医师因决策权弱化,导致不少辞职与跳槽。
2025年,美国因医院合并,前十大医疗系统控制约18%床位 ,价格上涨约20% ,低收入社区医院关闭风险升至10-15% ,许多非营利医院转为“类营利”实体(虽然具备非营利性质,如盈余不分配给股东,但在运营模式、财务处理或绩效评估上,类似于营利事业的机构进行盈利模式操作) 。同时,医院倒闭潮持续,2010-2020年约300家关闭。多集中未扩大Medicaid州的贫困社区和农村地区。2005-2023年146家农村受影响,至2025年约900家农村医院运营亏损 ,432家面临风险 。这也让这些地区的居民看病困难。
3 ACA对联邦债务的影响
奥巴马时代的ACA于2014年正式实施,个人市场保险平均月付保费约328美元(单人银级计划),低中收入者(收入100%-400% FPL)透过预期税务抵免(PTC)补贴后,月付降至69美元左右,例如年收入2万美元者贡献4.14%收入(约69美元/月),补贴281美元;首年700万人获155亿美元总补贴,平均每月276美元,显著提升覆盖率,但无增强机制导致中收入者负担较重。
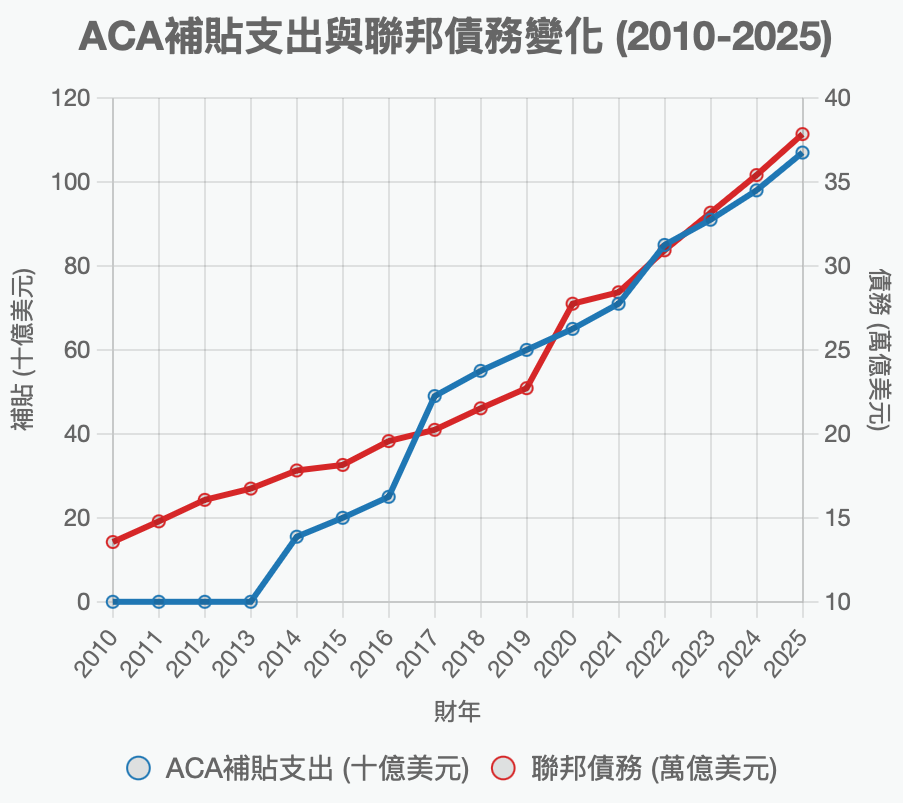
拜登时代透过2021《美国救援计划》和2022《通胀减低法》扩大补贴,将适用百分比降至0%-8.5%,2024-2025年平均月付仅74美元(年888美元),增强补贴节省705美元/年(约59美元/月),22.4百万人受益,总支出达98-107亿美元,月付负担减半,注册率升至2430万,2014-2025年政府支出约8500亿美元。
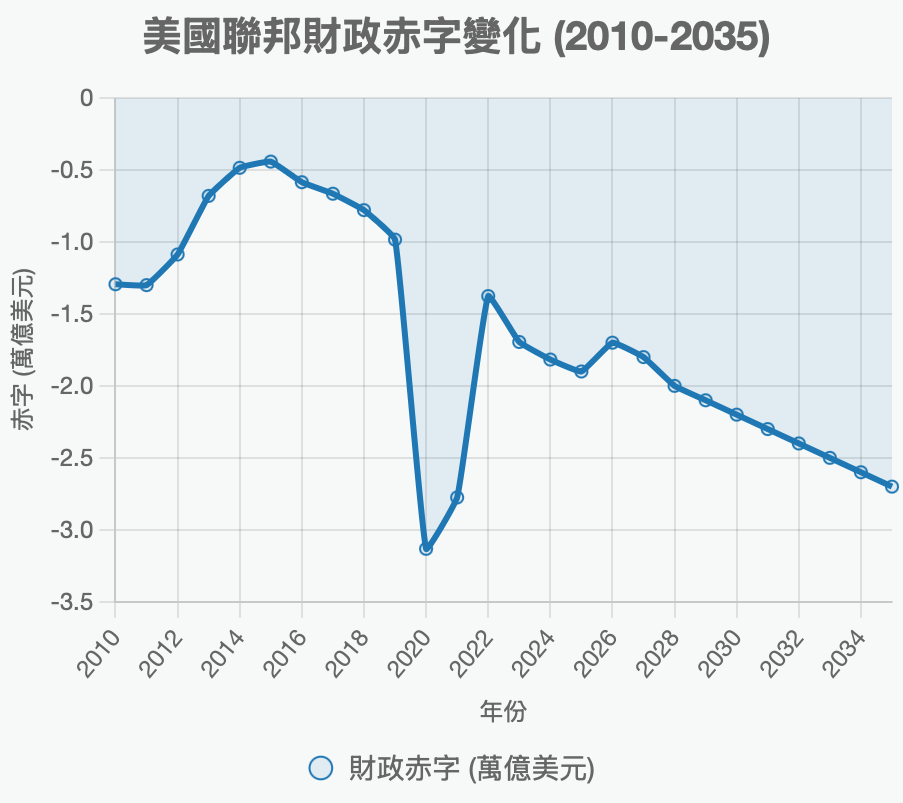
基于CBO/KFF统计,整体医保补贴(Medicare+Medicaid+ACA)从2014年的约9140亿美元(占联邦债务约5.1%)增至2025年的约1.705万亿美元(占约4.5%)。基于财政部/Treasury数据,联邦总债务从2014年末的约17.8万亿美元(疫情前相对稳定)升至2025年的约38.5万亿美元(疫情后持续上升,累计新增超20万亿)。在这十年中,美国政府的医疗支出与联邦债务总体成平行曲线上升,比例约在4.5%到5%之间。
2025年底拜登政府实施“增强保费税收抵免”到期,2026年1月1日将回归到奥巴马时代的标准PTC,再叠加医疗通胀等其他因素,使得ACA保费面临最大一次涨价,这也就是当下的ACA遭遇的危机,这似乎也说明其实ACA并未摆脱斯塔尔预言的产业化陷阱。
特朗普医改:推向市场就能解决医疗系统问题?
如前面所说,政府医疗补助虽然只占了联邦债务4.5-5%左右,但显然,在特朗普看来,政府的医保补贴似乎成了美国医疗系统的首恶,认为是奥巴马的医保政策导致了医保费用大幅上涨、医疗系统成本高。因此,他认为解决方法就是推向市场,可以有效解决美国医疗问题。在他的第一任期(2017-2021年),特朗普多次推动国会废除该法,但最终未能完全成功。
1 对民众的影响:覆盖率减少、保费增加
2025年,特朗普就任第二任总统后,依然公开指责奥巴马医改是保费上涨的罪魁祸首,称“它从未运作,从不会运作”,并要求民主党“做点什么”来应对即将到来的ACA成本飙升。特朗普政府于2025年7月签署了《大而丽法案》(Big Beautiful Bill,又称Project 2025的部分医疗议程),这是其医疗改革的核心,旨在削减联邦医疗支出并修改《平价医疗法案》(ACA)、Medicaid和Medicare的运作,标志着从奥巴马时代扩大公共补助与覆盖的“社会化”方向,转向彻底的市场化与去管制模式。
特朗普的《大而丽法案》是美国史上最大规模的医疗削减,主要通过限制州资金、取消补贴和行政简化规则来实现。 法案预计导致全国无保险率上升3.3个百分点(影响21个州及华盛顿特区),总计750万至1000万人失去覆盖,Medicaid和ACA影响更大,Medicare影响较间接。 州级影响最大州包括加州(160万人)、纽约(86万人)和佛罗里达(59万人)。 这些变化从2026年开始显现,特别影响扩展Medicaid的州。
特朗普医改首先是工作要求与资格收紧。法案要求Medicaid受益者(主要低收入家庭、儿童与残疾者)证明就业或社区参与,否则丧失资格,Urban Institute报告显示,3/10年轻成人(18-34岁,占低收入群体40%)将面临申请与维持障碍,特别影响失业率高的黑人与西班牙裔社区(丧失率高达15-20%)。 例如,加州等扩张州预计覆盖率降12-15%,乡村地区医院关闭率升18-25%,迫使低收入者转向昂贵急诊。 同时,废除了ACA补助,2026年平均保费从888美元/年涨至1908美元/年(涨114%)。
2 加剧了美国医疗体系的结构性问题
如果说奥巴马医改主要是政府补贴和要求人人参保扩大风险池来给医保公司提供客户(ACA通过补贴“资助”私人保险公司);特朗普医改(OBBBA)强调州灵活性和市场竞争,其实就是把一大批人直接扔给了医保市场,用特朗普的话说就是“让医疗更市场导向、更高效”,这将加剧无保险(2026年升3.3%),且未触及系统性问题如高行政成本(占28%),更没有改变美国医疗结构的核心问题——以利润驱动的私人保险为主(私人保险覆盖约2.05亿人)。
特朗普的法案更加强化了私人利润优先:失保者不得不转向高价商业计划,甚至包括Medicare计划的覆盖者。 特朗普医改通过行政命令推动Medicare Advantage (MA)计划作为新Medicare受益者的推荐默认选择。具体来说,当符合资格的老人或残疾人类(通常65岁以上)首次注册Medicare时,他们会被推荐分配到私人保险公司管理的MA计划,而非传统的政府直接管理的Medicare(Original Medicare)。受益者必须主动选择退出并转换到传统Medicare,否则就会留在MA计划中。 这项政策旨在加速Medicare的私有化,让更多人转向私人保险,从而扩大MA的市场份额(目前已覆盖约55%的Medicare受益者)。 而根据MA计划的“基准支付”(benchmark payments)机制:政府根据预估成本支付私人公司,但研究显示MA公司常高报诊断码(upcoding),导致联邦每年多付约840亿美元。 若覆盖率升至65%(预计通过政策激励实现),这可能放大至每年1000亿美元的浪费,因为更多资金流入私人计划,而非直接用于受益者服务。 同时,允许“垃圾保险”(短期/协会计划),公司可收保费却拒绝理赔,利润率升约15%。
可以说,特朗普的医改强化了私人部门的角色,将公共计划的负担转移至私人市场,这对于保险公司来说,影响是双重的。 短期内,因为政府补贴到期,低收入者会退出,这会导致买保险的人预计会下降25-35%,然而保险公司提高保费25-30%(如45岁单人年费从888美元涨至1908美元),收入增长10-15%,这也是2026年美国民众面临保费大增的问题; 同时,监管系统放松,允许推出高利润低风险产品; 税务延续也可以让保险公司节省200-300亿美元,利润边际升至3-4%。 长期来看,行业总利润预计增长8-12%,但无保险率升400万人会恶化风险池,至2035年边际回落至3.5%。 大公司如UnitedHealth Group受益更多,中小型的保险公司则会面临生存挑战。
3 如果趋势持续,美国会完蛋吗?
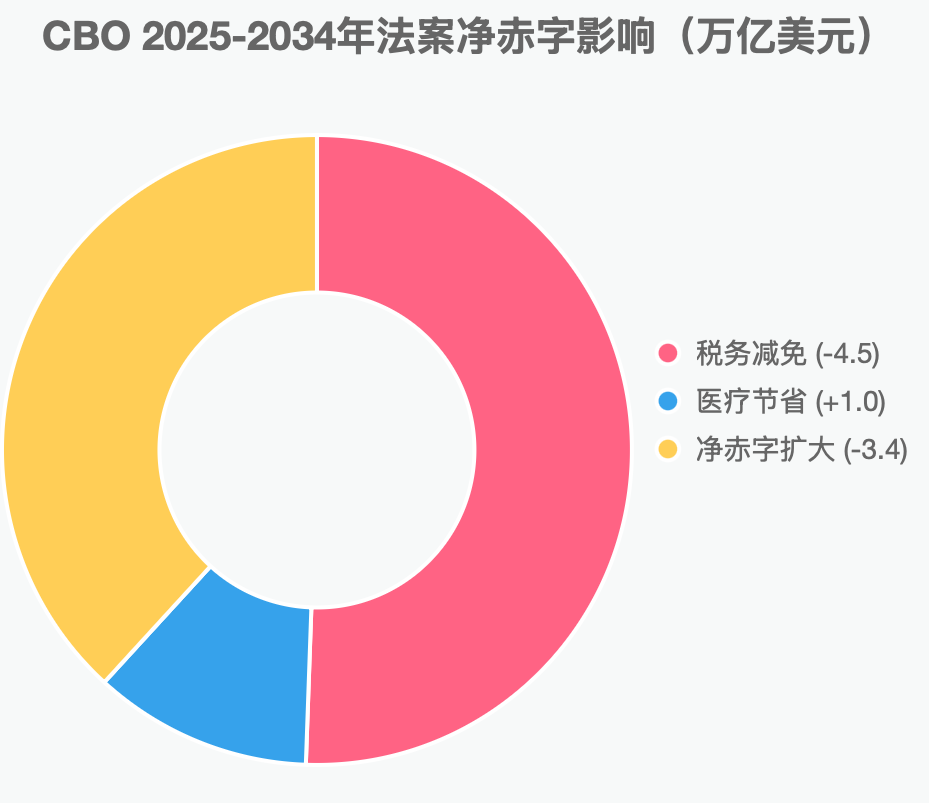
根据国会预算办公室(CBO)对2025年共和党预算法案的估计,特朗普政府的医疗改革提案——包括大幅削减Medicaid联邦资助(预计减少约9000亿美元)、终止或缩减ACA市场保费税务抵免(Premium Tax Credit)补贴(约1800亿美元),以及调整Medicare行政规则(如支付改革和优惠计划限制)——将在2025-2034年期间(10年预测期)累计减少联邦医疗支出超过1.1万亿美元,同时导致无保险人口增加约10.9百万人(其中Medicaid相关损失750万人),主要是中低收入人群。
然而也是在包含医疗支出削减计划的《大而美法案》中,同时也通过了税务减免法案。它延续并扩大2017年税改(TCJA),预计减少税收4.5万亿美元,其中顶层1%收入者平均年减税额高达数万美元(总受益约1.2万亿美元),而底层50%仅得少量或无益。 根据国会预算办公室(CBO)估计,在2025-2034年期间,预计将减少联邦税收收入约4.5万亿美元;与之相对,ACA相关医疗支出节省总额约1.1万亿美元;整体净效应为联邦赤字扩大约3.4万亿美元。 共和党称,减税刺激经济增长(CBO预测GDP升1.1%),间接惠及全民;民主党则强调,这加剧不平等。(实则确实是劫贫济富,从医疗支出削减计划中节省出的钱,甚至不够补贴减税法案中的减税。)
CBO数据显示美国联邦债务已从2024年的36.1万亿美元飙升至2025年11月的38.5万亿美元,若无改变,2034年将达52万亿美元,债务/GDP比率将从目前的99%升至122%,利息支付将超过1.6万亿美元/年(占联邦收入24%以上),挤压社保、医疗等支出,这将会导致美元贬值、通胀失控或信心崩溃。 对此,Musk在2025年Joe Rogan播客中直言:“这个国家要破产。如果我们还不采取行动,美元会一文不值。This country is going bankrupt. If we do not take action, the dollar will be worthless.”
小结
Musk会不会是在危言耸听呢?然而,美国医疗问题,并不是一个单一的问题,更不是医保政策的调整就能改变的问题,而是结构性的缺陷。而美国医疗改革,无论是民主党追求“公平、平等”,还是特朗普走向“市场”,其实最后都变成了私人利润为主导的一个庞大产业的一部分,其高价、低效与不平等的结构性困境不仅无法消除,而且还不断加剧。特朗普的政策似乎更是南辕北辙,把本应是公共责任的医疗系统,更加转化为私人利润优先的庞大产业,这其实才是斯塔尔所说的美国医疗系统的根本问题所在。
同时,美国的医疗体系问题——私人利润驱动,似乎在其他领域同样也可以看见,庞大的资本像一个巨大的怪兽垄断、吞没了一切:不仅是医疗,还有教育、媒体、文化、小型的实体(如本文所说的小医院),甚至是政府本身……
注:本文数据主要来源CMS(Centers for Medicare & Medicaid Services,美国医疗保险和医疗 补助服务中心)、KFF(Kaiser Family Foundation,凯撒家庭基金会)、CBO(Congressional Budget Office,国会预算办公室)、Treasury(U.S. Department of the Treasury,美国财政部)、IQVIA(IQVIA Holdings Inc.)等官方数据。